На сегодняшний день специалисты довольно часто диагностируют такое заболевание, как сердечно-легочная недостаточность (СЛН). Это патология, при которой сердце не способно обеспечить стабильное кровообращение в организме, что в первую очередь неблагоприятно отображается на состоянии органов дыхания, из-за чего возникает чрезмерно высокое давление в сосудах легких.
Вследствие данных процессов сокращается количество кислорода в кровотоке, а также увеличивается нагрузка на сердце, в частности на правый желудочек, что в дальнейшем становится причиной утолщения некоторых участков миокарда.
Сердечно-легочная недостаточность может возникнуть как спонтанно, в острой форме, так и развиваться постепенно на протяжении длительного времени. Чрезвычайно опасной данная патология является в случае острого проявления, когда пациент может умереть от отека легкого либо от удушья.
Вся опасность патологии заключается во внезапности, и, соответственно, сам больной никак не может себя обезопасить. В этом случае жизнь больного напрямую зависит от оказанной ему первой помощи.
Нередки случаи, когда из-за закупорки сосуда тромбом, состояние человека ухудшается настолько быстро, что смерть наступает еще до приезда скорой помощи.
В случае хронизации патологии многие больные могут даже не замечать наличие данного недуга. Как правило, многие симптомы патологии воспринимаются ими, как возрастные изменения, тем самым начальная стадия недостаточности может усугубиться и плавно перетечь в тяжелую форму.
Классификация
В зависимости от того, каким образом патология проявляет себя, различают несколько форм недуга:
Также патологию классифицируют в зависимости от степени тяжести:
- Первая. В доклинической стадии отмечается усиленная нагрузка на правую сторону сердца. Сам пациент может не ощущать никаких признаков, кроме одышки.
- Вторая. В этом случае наблюдается значительное увеличение правого желудочка. На этой стадии, больной может ощущать сильную одышку, а также усиленное сердцебиение при минимальных физических нагрузках.
- Третья. На данной стадии больной не ощущает дискомфорт лишь в покое.
- Четвертая. Специалисты выделяют еще и четвертую, критическую стадию. В этом случае больной ощущает дискомфорт, даже находясь в покое.
Для того, чтобы вовремя купировать патологию, следует внимательно изучить причины возникновения недуга.
Причины и провоцирующие факторы
В основе развития данной патологии лежит легочная гипертензия, которая в определенный момент может вызвать срыв компенсаторных механизмов. В результате правый желудочек может не справиться с перекачкой венозной крови, которая непрерывно поступает в увеличенных объемах. СЛН как острого, так и хронического течения имеют различные причины возникновения.
 Как правило, к причинам появления острой патологии следует отнести следующие нарушения:
Как правило, к причинам появления острой патологии следует отнести следующие нарушения:
- тромбоз в артериях органов дыхания;
- тромбоэмболия;
- вирусные заболевания;
- пневмоторакс;
- резкое обострение заболеваний бронхов.
Кроме этого, патология может также возникнуть на фоне нарушения функций сердца. Одна из самых распространенных причин возникновения острой формы данного заболевания – это пороки сердца, а также недостаточность клапана легкого. В этом случае левый желудочек надувается и, соответственно, не справляется с выталкиванием всего объема крови, из-за чего некоторая часть оставшейся крови становится причиной повышения давления в венах легких.
В то же время правый желудочек не перестает качать кровь в полном объеме, из-за чего давление стремительно растет, а это чревато возникновением отека органов дыхания либо сердечной астмы.
Хронизация патологии имеет другие причины возникновения:

Хроническая форма развивается достаточно медленно. Изменения в работе систем происходят в течение нескольких лет.
Симптоматика
Данная патология имеет четкие симптомы, которые трудно не заметить. Для того, чтобы вовремя диагностировать недуг, следует внимательно отнестись к возникновению следующих проблем:

Подобные симптомы могут также свидетельствовать и о ряде других заболеваний, в связи с чем важно обратиться к специалисту, который назначит ряд необходимых исследований для точного определения диагноза.
Диагностика
Для определения точного диагноза специалисты могут использовать несколько видов специальных исследований:

Каждый из вышеперечисленных методов диагностики может точно определить заболевание на ранних стадиях.
Лечебные мероприятия
Лечение данной патологии может осуществляться несколькими способами: лекарственная терапия, хирургическое вмешательство и кровопускание.
Кроме этого выбор метода зависит от характера течения патологии:
При остром состоянии назначаются средства для экстренной помощи, чтобы спасти человеку жизнь:
- тромболизис (Гепарин, Фибринолизин, Урокиназа);
- введение Папаверина, для снятия сосудистого спазма;
- введение Атропина для расслабления легочной мускулатуры и нормализации дыхания.
При хронизации патологии основной принцип терапии – лечение патологии, вызвавшей СЛН. Кроме специальных средств, специалисты могут назначить следующие лекарственные препараты:

Кроме лечения препаратами, существуют также и другие методы терапии СЛН:

Сердечно-легочная недостаточность – это тяжелая патология, которая чаще всего развивается мгновенно и несет опасность для жизни больного.
Избежать появления данного недуга вполне возможно, придерживаясь определенных профилактических мер: ведение здорового образа жизни, правильное питание, занятия спортом, а главное – своевременное лечение любых нарушений в работе сердца и легких.
Такой диагноз, как сердечно-легочная недостаточность (СЛН) у многих из нас бывал на слуху, однако, не каждый знаком с его этиологией, причинами и последствиями. Данный патологический процесс провоцирует сбои дыхательного ритма и нарушения в сердечно-сосудистой системе.
Основной причиной является гипертензия, развивающаяся в малом круге кровообращения. Заболевание характеризуется выбросом крови в легочную артерию, что представляет собой достаточно серьезную проблему.
О том, какие имеет сердечно-легочная недостаточность симптомы и лечение патологии, расскажем в нашей посвященной редакции.
Сердечно-легочная недостаточность – это патологический процесс, обусловленный сочетанием недостаточности сердечной и легочной. Легочная недостаточность развивается, как правило, при сердечных пороках и миокардитах, характеризуется сбоями кровообращения в легочных сосудах.
При патологическом механизме повышается риск застоя крови, увеличивается давление, включаются анастомозы. Все эти факторы ведут к кислородному голоданию крови.
Заболевание присуще пожилой возрастной категории, протекает в двух формах:
- острой;
- хронической.

По МКБ-10 патологии присвоен код 127.9 «Сердечно-легочная недостаточность неуточненного типа».
Заболевание является следствием таких сопутствующих болезней:
- атеросклероз;
- ревматизм;
- легочные патологии;
- хронические болезни сердца.
Как показывает практика, часто в клинику обращаются пациенты, у которых диагностируется хроническая форма недуга. Самым первым симптомом, указывающим на развитие болезни, является одышка, на начальных этапах появляющаяся при различных физических нагрузках. Впоследствии одышка становится постоянным сопровождающим симптомом таких пациентов.
Классификация
В медицинской практике с учетом механизма появления различают 3 типа легочной недостаточности:
- Гипоксемическая.
- Гиперкапническая.
- Смешанная.
Таблица №1. Типы легочной недостаточности:
| Тип | Описание |
| Гипоксемический | При данном типе наблюдается дефицит кислорода. Нормализовать состояние больного возможно даже просто при помощи кислородной терапии. В данном случае характерно замещение легочной ткани соединительной, что ведет к нарушению дыхательной системы. |
| Гиперкапнический | В тканях легких отмечается скопление углекислого газа, в данном случае также характерно кислородное голодание тканей. Восстановить состояние удается с помощью кислородной терапии. Развитие патологического состояния происходит на фоне слабости мышечной ткани, отвечающей за дыхание, лишнего веса и обструкции легких хронической формы. |
| Смешанный | Смешанный тип одновременно сочетает в себе гипоксемию и гиперкапнию. |
По скорости развития симптоматики различают острую и хроническую форму.
Таблица №2. Формы сердечно-легочной недостаточности:
| Форма | Течение |
| Острая | Острой форме характерно появления ярко выраженной симптоматики всего за несколько часов и даже минут, в редких случаях симптомы появляются спустя несколько дней. За такой короткий промежуток времени компенсаторные возможности организма просто не успевают активизироваться, появляется угроза жизни. Восстановить организм в таких ситуациях удается только с помощью интенсивной терапии, больного незамедлительно доставляют в отделение реанимации. |
| Хроническая | Хроническая форма развивается достаточно медленно, отчего в данном случае не стоит серьезной угрозы жизни пациента. Прогрессирование болезни длиться на протяжении нескольких месяцев и даже лет. Как правило, патологическое состояние присуще пациентам преклонного возраста, имеющим сопутствующие хронические процессы. За довольно продолжительный промежуток времени в организме успевают включиться компенсаторные механизмы, обеспечивающие организму оптимальный кислородный состав. Патологию можно своевременно диагностировать и предпринять эффективные методы лечения. |

Такая патология, как сердечно-легочная недостаточность имеет 3 степени течения.
Таблица №3. Степени течения сердечно-легочной недостаточности:
В медицине также применяется классификация патологического процесса в зависимости от:
- степени легочной недостаточности;
- увеличению размера правого желудочка;
- насыщения крови кислородом;
- недостаточности кровообращения.

В данном контексте заболевание разделяется на 4 стадии.
Таблица №4. Стадии течения легочной недостаточности:
| Степень | Характеристика изменений |
| Первая стадия | Отмечается незначительное подавление жизненной емкости легких, при этом кислородное голодание отсутствует. Диагностика по ЭКГ не отмечается увеличения правого желудочка, однако, наблюдается небольшое увеличение по ЭхоКГ. Кровообращение не нарушено. |
| Вторая стадия | Жизненная емкость легких подавляется на 60%, отмечается кислородное голодание крови на 80%. Пациент может наблюдать первые признаки нарушения кровообращения и увеличения правого желудочка. Это проявляется одышкой, даже находясь в спокойствии. |
| Третья стадия | Жизненная емкость легких подавляется более чем на 60%, насыщаемость крови кислородом снижается до 50%. На ЭКГ явно диагностируется увеличение правого желудочка. Отмечается 2 степень нарушения кровообращения. |
| Четвертая стадия | Диагностируется кислородное голодание крови более чем на 50%, правый желудочек увеличен, при этом дополнительно присоединяется дилатация. Недостаточность кровообращения достигает кризиса. |
Чтобы врачу назначить адекватное и эффективное лечение необходимо выяснить причину появления сердечно-легочной недостаточности. Терапия патологии направлена на устранение причины и восстановление утраченных функций организма.

Внимание. Острая форма СЛН прогрессирует по одному из двух типов: лево- и правожелудочковая недостаточность сердца. При левостороннем поражении у больного существует высокий риск появления отека легких, не исключено развитие сердечной астмы.
Этиология
Развитие сердечно-легочной недостаточности происходит на фоне стойкой гипертензии легких, которая на определенных стадиях течения вызывает нарушение компенсаторных механизмов. Как результат появляется сбой в работе правого или левого желудочка, отмечается дисфункция перекачивания венозной крови.
Основными причина развития патологического состояния являются:
- Сердечные патологии. Кардиомиопатия, миокардит, пороки сердца.
- Бронхолегочные заболевания. Туберкулез, бронхит и бронхиолит хронической формы, астма.
В первом случае подобные заболевания со стороны сердечных патологий приводят к нарушению функции левого желудочка, развивается левожелудочковая недостаточность. При данном процессе происходит увеличение либо расширение полости левого желудочка, повышается внутривенное легочное давление, стенки желудочка перестают выбрасывать кровь в кровеносное русло. Ввиду этих изменений работа правого желудочка усиливается, однако, и это не восстанавливает полноценное кровоснабжение.
Правожелудочковая недостаточность развивается на фоне легочных заболеваний, сопровождающихся изменением ткани легких. Даже в период ремиссии в легких формируется эмфизема, развитию которой способствует расширение здоровых тканей.
В таких ситуациях правый желудочек начинает функционировать на износ, кровь выталкивается в усиленном режиме, что становится причиной развития сердечно-легочной недостаточности.

Причины острой формы сердечно-легочной недостаточности
Острая форма сердечно-легочной недостаточности представляет собой осложнение, развивающееся на фоне:
- тромбоза;
- спазма легочной артерии;
- гидро- либо пнемвоторексе;
- тромбоэмболии;
- бронхиальной астмы (при затяжном приступе);
- воспалительного процесса в легочной ткани;
- недостаточности митрального клапана;
- эмфиземы средостения;
- различных заболеваниях сердца: миокардит, пороки сердца, кардиомиопатия, острый инфаркт;
- механических повреждениях грудной клетки.
Острая форма патологии является тяжелым состоянием, требующим неотложной медицинской помощи. Без квалифицированного ее оказания пациенту угрожает смертельный исход.

В результате вышеперечисленных заболеваний происходит расширение полости левого желудочка, сократительная способность стенок ослабевает, что не дает возможности нормально перекачивать кровь. Часть крови застаивается и, таким образом, увеличивается давление в легочной артерии.
При этом правый желудочек продолжает функционировать в прежнем режиме, в своей норме перекачивая кровь, давление по-прежнему растет. Как следствие, развиваются такие тяжелые последствия, как сердечная астма и отек легких.
Причины хронической формы сердечно-легочной недостаточности
Хроническая форма в отличие от острой развивается медленно, постепенно нарастая и все больше проявляясь клинически. Нарастание патологии происходит в течение нескольких месяцев или лет.
Причиной появления легочной гипертензии становятся:
- идиопатическая гипертензия наследственного характера;
- недостаточность легочной артерии, спровоцированная эндартериитом или вторичной эмболией мелких ветвей;
- атеросклероз;
- хронические патологические процессы в легких: плеврит, эмфизема, бронхит обструктивной формы, пневмосклероз;
- медленно развивающиеся врожденные пороки сердца;
- приобретенные нарушения функции клапанов.

Хроническая форма, как правило, диагностируется у пациентов в пожилом возрасте. На фоне сопутствующих имеющихся в организме нарушений постепенно, но уверенно начинает развиваться сердечно-легочная недостаточность, которая клинически активизируется уже спустя несколько лет.
Варианты течения сердечно-легочной недостаточности и клинические проявления
Существует несколько вариантов течения болезненного процесса, определяются они в зависимости клинических проявлений.
Таблица №5. Варианты течения сердечно-легочной недостаточности:
| Вариант течения | Клинические проявления |
| Респираторный. | У больных наблюдается одышка с приступами удушья, проявляется дыхательная недостаточность, отмечаются хрипы при вдохе и выдохе, сухой кашель. |
| Церебральный. | При данном течении диагностируются признаки патологических изменений в головном мозге. Это:
|
| Ангинозный. | Клинические проявления в этом этапе схожи с симптомами приступа стенокардии. Больные ощущают болевой синдром в области сердца. Иррадиирования боли нет. |
| Абдоминальный. | Данный вариант течения патологии дифференцируют с обострением язвенного заболевания. Отмечаются боли в эпигастральном участке и диспепсические расстройства. |
| Коллаптоидный. | В данном течении заболевание проявляется ярко выраженными приступами артериальной гипотензии, пациент ощущает резкое снижение физической активности. Тахикардия, побледнение и похолодание конечностей – это характерные признаки коллаптоидного типа. |
Клинические проявления острой формы СЛН
Острой форме СЛН характерно внезапное и яркое появление симптомов. Состояние пациента в данный период значительно ухудшается, существует смертельная угроза.
При развитии острого приступа СЛН больного следует немедленно доставить в реанимационное отделение, где ему будет оказана неотложная квалифицированная медицинская помощь.
Внимание. Смертельная угроза появляется на фоне тромбоэмболии, при активном развитии болевого шока, а также при обширном отеке легких, которое возникает как осложнение острой формы СЛН.

В данном случае клиническая картина имеет достаточно выраженные признаки, что легко позволяет поставить диагноз.
Отмечаются такие симптомы:
- резкое падение АД до критических показателей (часто диагностируется коллапс);
- затрудненность дыхания с частыми поверхностными вдохами;
- расширение вен на шее;
- посинение кожи, в особенности изменение цвета отмечается на конечностях и вокруг губ;
- холодность верхних и нижних конечностей;
- выступание липкого пота;
- боли в груди;
- одышка, нередко сопровождающаяся удушьем.
Внимание. Без своевременной помощи человек может умереть за несколько минут от развития обширного отека легких либо от удушья.

Первая помощь в таких ситуациях заключается в обеспечении доступа кислорода в легкие. В случае необходимости больному проводится искусственное дыхание.
В некоторых ситуациях причиной приступа может стать закупорка тромбом легочного ствола, о наличии которого человек может даже не подозревать.
Клинические проявления хронической формы СЛН
Хроническая форма патологии имеет легкий и медленный характер течения. Многие годы человек может и не подозревать о наличии у него подобной проблемы, и только спустя время начинают появляться определенные признаки.
Важно. Клиническая картина зависит от первопричины патологического состояния. Часто пациенты, ощущая симптомы сердечно-легочной недостаточности, списывают их за проявление имеющегося у них диагноза, даже не задумываясь о развитии такого сложного процесса, что затрудняет дальнейшую диагностику и лечение.
Распознать хроническую сердечно-легочную недостаточность можно по следующим признакам:
- кожа конечностей и вокруг губ становится синего оттенка;
- головокружение и тошнота;
- частый ритм сердца;
- одышка, появляющаяся при физических нагрузках;
- слабость и быстрая утомляемость.
Выраженность симптоматики зависит от этапа заболевания. Например, сильная одышка с приступами удушья характерны более поздним срокам патологии. При этом все вышеперечисленные симптомы могут дополняться признаками сопутствующих заболеваний.

Вследствие дальнейшего развития хронической формы СЛН в тканях и органах происходят необратимые процессы, приводя к ухудшению состояния больного. Как результат диагностируется тяжелая форма СЛН.
Ее проявления будут следующими:
- сильная одышка даже при отсутствии каких-либо физических нагрузок;
- интенсивная боль в области сердца;
- сильное расширение вен на шее, отмечается при вдохе;
- регулярно низкое АД;
- тахикардия;
- отечность, которая не поддается терапии;
- боль в правом подреберье, ощущение тяжести.
Когда состояние приобрело тяжелую форму, у больных существует высокий риск развития опасных осложнений.
Это:
- нарушения работы головного мозга;
- почечная недостаточность.
Последствия
Запущенность процесса, а также отсутствие квалифицированной медицинской помощи неизбежно ведет к развитию тяжелых последствий.
Последствия острой формы СЛН
Острая форма сердечно-легочной недостаточности ведет к таким опасным последствиям, как:
- отек легких;
- кардиогенный шок.
Таблица №6. Последствия острой формы СЛН:
| Патологическое состояние | Описание | Симптомы |
|
|
Развивается вследствие продолжительного астматического приступа. При усилении приступа отмечается критическое кислородное голодание, происходит дисфункция всех органов и систем организма. Как результат – остановка дыхания, сокращение сердечных ритмов, остановка сердца. Главная особенность подобного состояния – это сохранение сознания вплоть до самой последней минуты жизни. |
|
|
|
Развивается в результате острого приступа сердечно-легочной недостаточности.
На заключительной стадии шока диагностируется критически низкое давление (40/20 мм рт. ст.). Подобное тяжелое состояние может продолжаться на протяжении 10 часов, и что самое опасное – оно практически не поддается терапии. |
Проявляется такими симптомами:
|
При развитии таких тяжелых последствий пациенту требуется незамедлительная противошоковая терапия. Больного как можно скорее необходимо доставить в реанимационное отделение, где ему будет оказана квалифицированная неотложная помощь врачей.
Последствия хронической формы СЛН
Хронический процесс ведет к тяжелой форме кислородного голодания, к кризису питательных веществ, что сопровождается сильной одышкой и усилением признаков цианоза (синюшности кожных покровов).
Вследствие расстройства водно-солевого и белкового обмена, а также высокого давления в капиллярах и дисфункции печени появляется скопление жидкости в мягких тканях и в полости тела, например, перикарде, брюшной и плевральной. Как результат диагностируется асцит, что еще больше усугубляет состояние пациента.
Асцит, в свою очередь, приводит к:
- дисфункции печени;
- нарушениям пищеварения;
- внутренним кровотечениям.

Гидроторакс (выход жидкости в плевральную полость) провоцирует:
- нарушение дыхания;
- тяжелую одышку с приступами удушья.
Гидроперикард (скопление жидкости в околосердечной сумке) приводит к:
- болевому синдрому в грудинной области;
- трудности с прохождением пищи;
- отечности верхней половины тела;
- расширению вен.
Застой жидкости в организме неумолимо провоцирует сбой всех функций и систем организма.

Самыми распространенными и опасными последствиями могут быть:
- пневмосклероз;
- сердечный цирроз;
- фиброз печени;
- застойный гастрит;
- панкреатит;
- энтерит;
- резкая потеря веса;
- дилатационная кардиомиопатия;
- митральная и аортальная недостаточность;
- аритмия;
- тахикардия;
- экстрасистолия;
- отсутствие выделения мочи;
- почечная недостаточность;
- астения;
- расстройство сна;
- энцефалопатия;
- инсульт;
- тромбоз глубоких сосудов нижних конечностей;
- тромбоэмболия артерии легких.
Профилактика осложнений СЛН
Профилактика осложнений сердечно-легочной недостаточности строится на ранней диагностике и своевременном лечении проблемы. Полноценная терапия сопутствующих заболеваний, провоцирующих СЛН, исключает вероятность развития последствий в виде сердечно-легочной недостаточности.
Для укрепления сердечной мышцы следует придерживаться следующих правил:
- отказаться от курения и от употребления алкогольных напитков;
- исключить стрессовые ситуации;
- своевременно лечить инфекционные и бактериальные заболевания;
- постараться как можно меньше принимать препараты, негативно воздействующие на сердце (это – нестероидные противовоспалительные средства, гормоны, адреналин);
- исключить из рациона вредную пищу, стараться не переедать;
- регулярно заниматься спортом.

Если в анамнезе уже имеется такой диагноз, как сердечно-легочная недостаточность, то профилактические методы направлены на замедление процесса его развития.
В таких ситуациях пациентам следует выполнять такие действия:
- вести контроль и артериального давления и при необходимости своевременно корректировать его показатели;
- своевременно проводить терапию заболеваний сердца и других сопутствующих патологий;
- восстанавливать липидный и углеводный баланс;
- при наличии показаний соглашаться на операции при пороках сердца и ишемическом заболевании.
Диагностика
Ранняя диагностика патологических изменений в организме позволит избежать острого приступа сердечно-легочной недостаточности.
При обращении больного в больницу врач первым делом выслушивает жалобы пациента, собирает анамнез, опрашивает о пристрастиях к вредным привычкам. Важным методом осмотра является прослушивание сердца, измерение АД. После осмотра врач дает направление на обследование.
Диагностика включает в себя:
- Рентген исследование органов грудной клетки. Дает возможность определить наличие изменений в легочной ткани и расширение средостения.
- ЭхоКГ. Позволяет определить дисфункцию клапанного аппарата, оценить сократительную способность миокарда и нарушения в сердечном выбросе.
- КТ. Дает углубленную оценку участков сердца и легких.
- ЭКГ. Показывает возбудимость и проводимость сердца. По результатам ЭКГ можно выявить гипертрофированные участки миокарда, определить место ишемического поражения, установить нарушение сердечного ритма. Если возникает сомнительная ситуация, дополнительно может быть назначено наблюдение при помощи Холтера. Этот аппарат позволяет на протяжении 2 часов в сутки снимать показания через равные небольшие промежутки времени.
- Ангиография легочных сосудов. Дает возможность визуально определить форму и просвет сосудов, выявить наличие тромбов, а также атеросклеротические изменения.
- Спирометрия. Данный метод инструментальной диагностики показывает степень выраженности дыхательной недостаточности.
- Катетеризация с манометром. Измеряет давление в полости сердца и крупных легочных сосудах. Используется при лечении тромбозов: в катетер вводится специальный препарат, растворяющий появившиеся тромбы.

При наличии диагноза сердечная недостаточность и легочная гипертензия данные методы диагностики проводятся еще на доклиническом этапе, цель – исключить и предотвратить развитие сердечно-легочной недостаточности.
Лечение
Тактика медикаментозной терапии при острой и хронической форме отличительна. Применение лекарственных препаратов зависит от скорости и варианта течения СЛН.
Лечение острой формы СЛН
Острая форма СЛН требует экстренной медицинской помощи. Лечение проводится только в условиях реанимационного отделения, так как это состояние несет серьезную угрозу жизни больного.
Лечение включает в себя:
- Назальная катетеризация. Позволяет обеспечить пациенту необходимый объем кислорода. В тяжелых ситуациях принимается решение об искусственной вентиляции легких.
- Внутриартериальная катетеризация. Проводится с целью растворить имеющиеся в легочных артериях тромбы.
- Лечение Атропином. Атропин позволяет снять спазмы бронхиальных стенок и нормализовать дыхательный ритм.
- Лечение Папаверином. Позволяет снять гипертензию в малом круге кровообращения, нормализовать тонус кровеносных сосудов.
- Лечение антикоагулянтами. Эта группа препаратов направлена на профилактику образования тромбов в сердечной полости и сосудах.
- Лечение Эуфиллином. Данный препарат нормализует сократительную способность сердечной мышцы, а также позволяет минимизировать риски развития дыхательной недостаточности.

Внимание. При появлении признаков острой сердечно-легочной недостаточности следует действовать быстро. Сразу необходимо вызвать бригаду скорой помощи и оказать пациенту первую помощь, которая заключается в максимальном обеспечении доступа кислорода в организм. При необходимости делается искусственное дыхание.
Лечение хронической формы СЛН
В этой ситуации лечение направляется на устранение основной причины патологического состояния.
Лечение включает в себя:
- Бронходилататоры. Назначаются при наличии бронхолегочных заболеваний.
- Гормональные препараты. В качестве противовоспалительной терапии назначаются глюкокортикостероидные средства.
- Сердечные гликозиды. Применяются для восстановления утраченной сократительной способности сердечной мышцы.
- Калийсберегающие препараты мочегонного действия. Позволяют исключить риск застойных явлений, выводят излишки жидкости из организма.
- Бета-блокаторы. Применяются с целью нормализации артериального давления.
- Камфара и кофеин. Используется при дыхательной недостаточности, препараты способны стимулировать сосудодвигательный центр.
- Кровопускания с замещением крови специальными растворами. Данный метод применяется при выраженном эритроцитозе.
Совет. В качестве профилактики развития тяжелых последствий и дальнейшего подавления сердечно-легочной недостаточности больным категорически следует исключить вредные привычки и употребление алкоголя.
Неотложная помощь при остром приступе сердечно-легочной недостаточности
Так как острая форма СЛН опасна резким появлением тяжелых приступов, сопровождающихся остановкой дыхания, значительным сбоем сердечного ритма, вплоть до остановки сердца, родственники и близкие друзья таких больных обязаны знать правила оказания неотложной помощи в таких ситуациях.
До приезда скорой помощи необходимо выполнить такие действия:
- Обеспечить больному сидячее положение.
- При возможности вывести пациента на улицу, либо открыть все окна и двери, постараться максимально обеспечить ему доступ кислорода.
- Для снижения высокого давления нужно дать таблетку Нитроглицерина, которая кладется под язык и рассасывается.
- При наличии чрезмерно высокого давления следует предпринять попытки отвода лишней жидкости от легких. С этой целью в тазик наливается подогретая вода и больной должен опустить в нее ноги.
- Для снижения острых симптоматических проявлений следует в спирте смочить ватный тампон и дать понюхать пострадавшему.

Неопытный человек при незнании правил оказания неотложной помощи может не помочь пострадавшему, а наоборот, навредить ему. Поэтому, если есть неуверенность в своих действиях лучше позвонить на телефон скорой помощи и подробно расспросить о действиях, которые можно выполнить до приезда врачей.
Лечение СЛН народными методами
Сразу следует отметить, что лечение народными методами дает положительный результат только в комплексе с медикаментозной терапией. При этом нужно помнить, что острая СЛН не поддается лечению средствами народной медицины, в таких случаях подобное лечение может дать эффект в качестве восстановительной терапии.
Существует множество рецептов, позволяющих восстановить, укрепить и простимулировать сердечную мышцу и не допустить развитие последствий в виде легочной недостаточности и отека легких.
Таблица №7. Рецепты народной медицины в борьбе с сердечной недостаточностью.
| Рецепт | Приготовление | Применение |
|
|
Высушенные листья наперстянки (1 грамм) залить неполным стаканом кипятка. Оставить настаиваться в течение 30 минут. | Принимать 4 раза в сутки по 1 ст. л. перед приемом пищи. |
|
|
Измельченный корень любистка (100 грамм) настоять в 300 граммах спирта (60-70%). Настаивать в течение 2 недель. | Принимать по 1 столовой ложке до приема пищи 3 раза в сутки. |
|
|
Столовая ложка свежих или замороженных ягод размять, чтобы ягоды пустили сок. В полученную массу добавить немного меда для вкуса и залить 1 стаканом крутого кипятка. Настаивать в течение 1 часа. | Принимать по 0,5 стакана лекарства 2 раза в сутки, утром и вечером. Курс лечение – 30 дней. После сделать перерыв на 2-3 месяца. |
|
|
Цветы ландыша (1 ч. л.) залить 1 стаканом кипятка и оставить настаиваться в течение получаса. | Принимать не менее 3 раз в день по 1 ст. л. до еды. |
|
|
Измельченные побеги голубики (1 столовая ложка) заливаются 1 стаканом крутого кипятка. Полученную смесь поставить на огонь и кипятить в течение 10 минут на слабом огне. После охладить и процедить. | Принимать трижды в день по 1 ст. ложке до еды. |
|
|
Высушенные листья мяты (1 ч. л.) залить 1 стаканом крутого кипятка. Оставить в теплом месте настаиваться в течение получаса. Процедить. | Принимать отвар мелкими глотками утром натощак. Рекомендуется использовать средство регулярно без перерывов. |
|
|
Высушенное растение (3 ст. л.) залить 500 грамм кипятка. Оставить настаиваться в течение 1 часа. Процедить. | Принимать 2 раза в сутки перед едой по 1 ст. л. |
|
|
1 чайная ложка семян заливается 1 стаканом кипятка. Настоять в течение 8 часов. Процедить. | Принимать по четверти стакана 3 раза в день. Хорошо справляется с отеками, вызванными сердечной недостаточностью. |
|
|
Корень женьшеня хорошо измельчить, чтобы образовался порошкообразная смесь. | Принимать в виде порошка по 0,25 грамм 3 раза в сутки перед едой. |
Все вышеперечисленные рецепты народной медицины направлены на укрепление и стимуляцию сердца. Восстановив нормальную работу сердечной мышцы можно снизить риски развития дальнейших патологий и их последствий.
Кроме этого важным в борьбе с подобной проблемой является правильное витаминизированное питание. Рекомендуется употреблять только натуральные продукты, свежие фрукты и овощи, соки, молоко и молочную продукцию.
Очень благотворно влияют на сердце такие продукты, как:
- грецкие орехи;
- изюм;
- курага;
- пшено;
- арбуз.
- крепкий чай;
- кофе;
- шоколад;
- специи;
- жареные, копченые, соленые и острые блюда.
Отличным средством профилактики сердечной недостаточности считается такой завтрак: большая долька чеснока измельчается и намазывается на черный хлеб, можно слегка присолить. Очень вкусно и полезно!
Для исключения рисков развития острых приступов СЛН следует регулярно проходить профилактические осмотры, а при выявлении каких-либо нарушений своевременно проводить их лечение. Прогноз при острой СЛН зависит от качества и своевременности оказанной первой помощи. При положительном исходе пациенту требуется продолжительная и трудоемкая реабилитация и соблюдение важных рекомендаций лечащего врача.
Видео в этой статье ознакомит с рисками последствий при сердечно-легочной недостаточности.
Сердечной недостаточностью называют такое состояние сердца, при котором оно “недостаточно” справляется со своей функцией, т.е. кровоснабжение органов и тканей кровью происходит с некоторыми трудностями.
Сердечно-лёгочной недостаточностью называют такую форму заболевания, когда из-за повышенного давления в малом (лёгочном) кругу кровообращения добавляются симптомы застойных явлений в лёгких.
Чаще всего хроническая форма заболевания развивается у женщин, поскольку мужчины с патологией сердечно-сосудистой системы, как правило, погибают до момента развития хронической сердечной недостаточности от инфарктов или инсультов. Такая ситуация сложилась из-за положительного влияния женских гормонов на сосудистую стенку (эстроген препятствует развитию сосудистых катастроф у женского пола).
Врачи называют это состояние острая левожелудочковая сердечная недостаточность, поскольку именно нарушение функции левого желудочка чаще всего приводит к застою крови в лёгких.
Недостаточность связана с резким изменением активности сердечной мышцы, вследствие инфекционного заболевания или электрического разряда, поразившего сердечную мышцу, тромбоза коронарных (снабжающих само сердце кровью) артерий, разрыва мышцы и прочих сосудистых катастроф.
Проявляет себя кардиогенным шоком, удушьем (сердечная астма), отёком лёгких. Больной принимает вынужденную позу — сидя с упором рук, чтобы хоть как-то обеспечить приток воздуха.

Механизм отёка лёгких при сердечной недостаточности: из-за крайне высокого давления крови в лёгких, начинается выпот жидкости из сосудов в межклеточное пространство, что нарушает нормальный газообмен в тканях лёгких. В результате — возникает удушье. Острая сердечно-лёгочная недостаточность может развиваться практически мгновенно, т.е. в течении нескольких минут.
Симптомы острой сердечной недостаточности
У больного начинается одышка, постепенно превращающаяся в мучительное удушье. Больной принимает вынужденную позу

Из-за выпота жидкости в лёгких — может откашливаться мокрота, что не приносит больному никакого облегчения. В тяжёлых случаях изо рта и носа отделяется пенистая мокрота розового цвета.
Могут достаточно быстро появиться отёки, бледность. Больному становиться очень страшно (и небезосновательно).
Острая сердечно-лёгочная недостаточность может не иметь особых акустических проявлений. Иногда с помощью фонендоскопа можно услышать мелко-пузырчатые хрипы в нижних отделах лёгких (отёк). При развёрнутом отёке появляются влажные хрипы над всей поверхностью лёгких.
Симптомы острой СН на фото




Давление при острой сердечной недостаточности может быть повышенным, может быть пониженным — это не является диагностическим критерием. Из-за сильного стресса в этом состояние наблюдается учащение ритма сердца. Если у больного бывали эпизоды аритмии в прошлом — может повториться.
Первая помощь при острой сердечно-лёгочной недостаточности

Немедленно вызываем скорую помощь. Если больной не может сам сообразить, как ему легче дышится — усаживаем его на стул (поза “на коне”) с опущенными ногами. локти должны опираться на спинку стула.
Отёк лёгких одно из самых опасных состояний в медицине, никакие народные методы, сила самовнушения и рефлексотерапия от него не спасает.
Вне зависимости от ваших предположений о природе состояния — под язык больному нужно положить таблетку нитроглицерина.
Если ведущий механизм недостаточности — инфаркт миокарда, то своевременно назначенный нитроглицерин существенно уменьшает зону поражения ткани, т.е. снижает риск разрыва (трансмуральный инфаркт) сердечной мышцы и улучшает общий прогноз.

Открываем окна в помещении — воздух должен быть насыщен кислородом. Если есть кислород в помещении (в ёмкости) — дайте больному подышать.
Достаточно эффективно наложить тугой жгут на обе ноги — это существенно разгрузит сердце, т.к. снизит объём циркулирующей жидкости. Эта манипуляция может спасти жизнь больному, однако при длительном жгутовании больной гибнет от интоксикации после декомпрессии ног.
Если вы боитесь, что пациент не дотянет до приезда “скорой” (пенистая мокрота изо рта, больной синеет) — можно зажгутовать нижние конечности.
Лечение острой левожелудочковой сердечной недостаточности в стационаре
Везут таких пациентов либо в инфарктное отделение, либо в отделение интенсивной терапии при кардиологическом диспансере или отделении. Если процесс сопровождается аритмией — в тот кардиологический стационар, где есть специалисты-аритмологи.
В стационаре отёк лёгких снимут гормональными препаратами, больному дают наркотические анальгетики. Если проблема была в тромбозе коронарных артерий — назначаются тромболитики: Актелизе, Метализе, Стрептокиназа, Урокиназа и т.п.

Тромболитики стоят достаточно дорого, но именно они позволяют спасти пациента в первые часы после тромбоза. Фактически, при расщеплении тромба ситуация разрешается без тяжких последствий для пациента. Не экономьте на данном этапе — если в клинике закончился тендерный тромболитик — купите.
Кроме этого, врачи назначают препараты, снижающие активность дыхательного центра, седативные средства и стимуляторы обмена в сердечной мышце (метаболическая терапия).
Если у пациента сердечная недостаточность сопровождается аритмией (мерцательной, фибрилляцией предсердий) — назначается антитромботическая терапия.
Нарушение сердечного ритма, вызванная левожелудочковой сердечной недостаточностью само по себе является фактором, провоцирующим тромбоз. Для профилактики этого распространённого осложнения назначаются препараты Ксарелто, Клексан и другие фракционированные гепарины.
После оказания неотложной помощи, пациента переводят в обычную палату, назначают средства, понижающие артериальное давление (ингибиторы АПФ, диуретики) и препараты для нормализации ритма сердца.
Хроническая сердечно-лёгочная недостаточность
Обозначается аббревиатурой ХСН — это очень распространённая патология, связанная с постепенной декомпенсацией (перегрузкой) левого желудочка. Именно эта часть сердца отвечает за кровоснабжение всего тела, т.е. производит систолический выброс крови.
Как правило, причина сердечной недостаточности в этом случае связана с постепенным сужением просвета венечных артерий из-за атеросклероза. Сердце постепенно “отрезают” от питания, вследствие чего сердечная мышца сначала увеличивается, а затем — разрушается, что и приводит к недостаточности.
Вторым следствием атеросклероза является повышенное артериальное давление, усугубляющее процесс разрушение сосудистой системы.
Причины ХСН на фото




Другой распространённой причиной ХСН являются чрезмерные физические нагрузки и увеличение общей массы тела. Как бодибилдеры, так и просто склонные к полноте люди увеличивают общую сопротивляемость в сосудистом русле(больше масса — больше сосудов). Проще говоря — труб становится больше, а мотор — тот же. Какое-то время сердце работает на повышенных оборотах — мышца пытается выдавать нормальное давление. Затем — происходит разрушение сердечной мышцы и наступает недостаточность.
Считается, что стресс и курение также являются факторами, провоцирующими ХСН, поскольку постоянное сужение сосудов усиливает эффект от атеросклеротических изменений.
Факторы, провоцирующие развитие ХСН


Алкоголь не является прямым фактором риска ХСН, однако токсическое действие этилового спирта на сердечную мышцу периодически наблюдается, и алкогольные миокардиты иногда бывают причиной развития острой формы сердечной недостаточности. Умеренное употребление алкоголя действительно является фактором профилактики атеросклероза (и, следовательно — ХСН), однако по причине отсутствия умеренности у населения в этом вопросе — данная тема врачами не рассматривается.
Симптомы сердечной недостаточности и классы ХСН

Одышка — один из самых важных признаков сердечной недостаточности
Традиционно, выраженность ХСН определяют при анализе расстояния, которое человек можно преодолеть без одышки и прочих симптомов. Классический тест — подъём по лестнице.
- 1й класс ХСН. Считается наиболее мягкой формой заболевания — при подъёме на 3й этаж и выше появляется одышка.В остальном человек чувствует себя нормально, активность обычная;
- 2й класс уже достаточно легко обнаружить даже в сельской местности — при подъёме на первый этаж начинается одышка, как и при быстрой ходьбе. Появляются утренние отёки. Сердце увеличено, что становится заметным даже на рентгенограмме органов грудной клетки;
- 3й класс — тяжкое состояние, при котором одышка возникает при любой физической нагрузке;
- 4й класс — одышка в покое, состояние постоянно ухудшается (вплоть до летального исхода).
Для хронической формы характерно посинение пальцев рук и ног (цианоз), кровохарканье, сухие хрипы, отёки конечностей (1й-2й класс — только утренние).
Диагноз ставит кардиолог. Как правило, для этого достаточно осмотра, ЭКГ и обзорной рентгенограммы.
Лечение хронической сердечно-лёгочной недостаточности

Лечение должно быть пожизненным под периодическим контролем врача
Психологический феномен — никто не хочет лечиться длительно (сознание отторгает неизлечимое заболевание). Как правило, пациенты принимают препараты лишь 2-3 месяца после посещения кардиолога. Это и является основной причиной относительно быстрой гибели от сердечной недостаточности.
Лечение хронической сердечной недостаточности назначается пожизненно. Отмена назначений врача достаточно быстро приводит к переходу в следующий функциональный класс ХСН.
Назначаются препараты, снижающие давление — сартаны (Лозартан), ингибиторы АПФ (эналаприл, лизиноприл) мочегонные (гидрохлортиазид и пр.).Кроме диуретиков, пациентам рекомендуют строго ограничивать употребляемую жидкость. Для контроля сердечного ритма рекомендуют бета-блокаторы (карведилол, метапролол и т.д.).
Для профилактики тромбоза больным обязательно назначается ацетилсалициловая кислота (аспирин). Иногда её сочетают с варфарином и другими антикоагулянтами и антиагрегантами.
Видео: лечение хронической сердечной недостаточности
Хирургические методы лечения
Часть проблем, ведущих к развитию ХСН можно решить хирургическим путём:
- бактериальные миокардиты можно вылечить антибиотиками, а первичный очаг удалить (миндалины вырезать, гайморит санировать и т.д.);
- атеросклероз коронарных артерий успешно лечится шунтированием и баллонированием. Суженный сосуд при этом расширяют, и человек возвращается к активной социальной и физической жизни;
- стеноз митрального клапана также оперируется достаточно успешно.
Внимание к близким людям и своевременное обращение к кардиологу может продлить жизнь на десятки лет. Даже при хронической недостаточности процесс можно остановить на ранних этапах и существенно замедлить на поздних. Ключевым моментом лекарственного метода лечения является постоянный ежедневный приём назначенных врачом препаратов.
– результат нарушения газообмена в легочной системе. Это достаточно сложное и неприятное заболевание, имеющее целый ряд неприятных симптомов и осложнений.
Основным проявлением является кислородное голодание внутренних органов, которое возникает из-за того, что организм не получает достаточное количество кислорода, а уровень углекислого газа в крови постоянно увеличивается.
Заболевание не зависит от возраста и может поражать любые возрастные категории людей.
Особенности течения заболевания
Основные особенности заболевания прежде всего напрямую зависят от спровоцировавших его факторов, а также от наличия дополнительных заболеваний у человека. Кроме того, механизм развития болезни и терапия будут зависеть от разновидности заболевания и степени.
В любом случае, для начала очень важно выявить первопричину возникновения недуга. Без этого даже самая дорогостоящая и качественная терапия не принесет желаемого результата, так как она поможет устранить только основную симптоматику, но сама проблема так никуда и не денется. В дальнейшем она будет развиваться снова и снова, так как первопричина так и не была устранена.
Виды заболевания и стадии
Заболевание может делиться на категории в зависимости от основных факторов классификации. Наиболее часто принято использовать для удобства следующие классификации:

- По скорости развития:
- хроническая. В данном случае летальный исход – весьма редкое явление. Заболевание протекает медленно и поэтому его легко можно успеть выявить и пройти необходимое лечение для устранения симптоматики. Кроме того, организм вполне успевает адаптироваться и перестроиться на обеспечение нормального газового состава крови другими способами;
- острая. Опасна тем, что симптомы могут нарастать буквально за 2 минут. Это очень опасно для жизни пациента и поэтому необходимо как можно быстрее доставить больного в реанимацию.
- По механизму проявления:
- гипоксемическая. Резкое понижение уровня кислорода в крови больного;
- гиперкапническая. Повышенная концентрация в крови углекислого газа.
Гиперкапническая форма легко устраняется кислородной терапией, а вот гипоксемическая – менее легко поддается лечению.
- По стадиям развития:
1 степень. У пациента возникает одышка только при физических нагрузках. Изначально при интенсивных, а затем и при умеренных.
2 степень. Одышка может возникать даже при самых незначительных физических нагрузках.
3 степень. Одышка возникает уже даже в состоянии полного покоя организма.
Причины возникновения
Само по себе такое заболевание у человека не возникает. Он формируется в основном как осложнение какого-то недуга. К наиболее часто встречающимся причинам стоит отнести прежде всего:
 Отек легкого
Отек легкого - отек легкого. Все системы в организме взаимосвязаны и поэтому оказывают существенное влияние друг на друга. Отек легкого часто может провоцировать сердечная недостаточность, которую также можно по праву отнести к первопричинам легочной недостаточности;
- пневмоторакс;
- легочная гипертония или фиброз;
- бронхиальная астма;
- пневмония и т.д.
К дополнительным провоцирующим факторам также стоит отнести ожирение. Также болезнь может быть спровоцирована различными новообразованиями в легких, которые сдавливают артерии. Чаще всего все же болезнь провоцируется дополнительными патологиями дыхательной системы организма.
Но не менее часто подобный недуг возникает и из-за проблем с сердцем. На фоне хронической или острой сердечной недостаточности может возникать отек легких, который в дальнейшем провоцирует легочную недостаточность.
Очень часто провоцировать возникновение болезни могут и серьезные заболевания. Но в данном случае стоит говорить именно о серьезных болезнях и их стадиях. К примеру, обычная пневмония навряд ли может спровоцировать подобную болезнь. А вот сильная бронхиальная астма или двухсторонняя пневмония вполне могут стать причиной.
Если рассмотреть причины не в разрезе провоцирующих факторов, а именно особенностей организма, то можно выделить следующие причины болезни:
- особенности грудной клетки. Сколиоз и даже скопление чрезмерного количества жидкости в плевральной полости;
- поражения путей, через которые проходит воздух (отек гортани, травмы трахеи);
- дыхательный центр. Проблемы с дыханием могут возникать также по причине того, что пострадал отдел мозга, который отвечает непосредственно за этот процесс;
- нарушение передачи импульсов от ЦНС к мышечным волокнам.
Основные симптомы
Прежде всего нужно понимать, что легочная недостаточность симптомы имеет различные в зависимости от того, на какой стадии находится заболевание. Кроме того, симптомы могут также зависеть и от того, какое именно заболевание спровоцировало развитие данного недуга.
Но все же к наиболее частым и явным симптомам обычно относят:

- головные боли, особенно в утренние часы;
- частая бессонница;
- одышка. Интенсивность напрямую зависит от того, на какой стадии находится заболевание и присутствуют ли дополнительные отягчающие факторы;
- синеватый оттенок кожи;
- тошнота, рвота;
- снижение артериального давления и при этом возрастание частоты пульса;
- различные разлады памяти, помутнение сознания;
- изменяется частота и глубина вдохов.
Каждый симптом в отдельных ситуациях может присутствовать в различной мере либо и вовсе отсутствовать. Все зависит исключительно от особенностей течения заболевания, а также от стадии.
В любом случае основным симптомом, который должен стать поводом пройти обследование, будет одышка. Даже если не подтвердится легочная недостаточность, то в любом случае это достаточно весомый аргумент пройти комплексное обследование. Одышка никогда не возникает на пустом месте, а свидетельствует о наличии достаточно серьезного недуга. Чем быстрее будет начато лечение 0 тем более легкий способ можно будет выбрать для достижения желаемого результата.
Особенности терапии
Чтобы выявить симптомы и лечение назначить прежде всего стоит подтвердить диагноз. Чаще всего с этим особых трудностей не должно возникать, так как болезнь имеет достаточно своеобразные симптомы. На ранних стадиях она не относится к разряду неотложных состояний и поэтому есть возможность нормально провести диагностику заболевания, не торопясь.
Диагностика заболевания
Этот вид заболевания зачастую изначально можно заподозрить по симптоматики. Осмотр пациента и выявление его жалоб и является по сути начальным этапов диагностики.
После этого врач, предположив такой диагноз, назначает пациенту следующие обследования
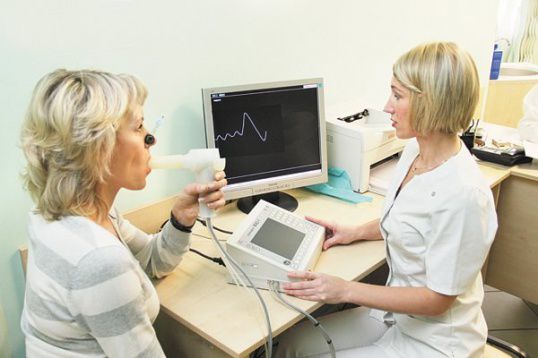 Спирометрия
Спирометрия - рентген;
- спирометрия;
- кислотно-щелочной и газовый состав крови.
На основании полученных сведений уже можно точно говорить о состоянии легочной системы, а также о степени насыщенности крови кислородом.
Методы лечения
Если легочная недостаточность подтвердилась, то необходимо как можно быстрее начать лечение. Если не сделать это своевременно, то на более поздних стадиях возможно развитие кислородного голодания мозга, что может приводить к необратимым последствиям.
Всем известно, что такое заболевание может лечиться исключительно в стационаре, причем на любой стадии. Это связано даже не с необходимостью неотложной помощи, а с потребностью постоянно контролировать динамику состояния пациента, чтобы при необходимости скорректировать в нужный момент выбранное лечение.
Также очень важно, чтобы выбранная терапия была комплексной. Только если все методы будут дополнять друг друга возможно достижение желаемого результата.
 Подключение к ивл
Подключение к ивл К необходимым мерам обычно относятся:
- лечение первопричины. Чаще всего подобную патологию может провоцировать сердечная недостаточность либо заболевания органов легочной системы. В данном случае прежде всего необходимо точно определить эту причину и устранить ее, иначе даже при самом эффективном лечении симптомы будут появляться снова под действием провоцирующих факторов;
- назначение лекарственных препаратов, способствующих разжижению мокроты и ее свободному выводу;
- кислородотерапия. Очень важный момент в лечении, так как именно благодаря такой терапии поддерживается нормальный уровень кислорода в крови, не допускается кислородное голодание;
- подключение к ИВЛ. Необходимо для пациентов с 2 и 3 степенью развития заболевания;
- интубация. Проводится как экстренная помощь в тех случаях, когда отсутствует положительная динамика состояния пациента и при этом велик риск удушья;
- массаж грудины. Обеспечивает нормальную проходимость бронхов.
Итак, сразу видно, что по отдельности такие меры не принесут полноценного желаемого результата в борьбе с недугом. Победить болезнь можно лишь в том случае, если данные меры применяются комплексно друг с другом и направлены на решение одной общей задачи, но параллельно с этим различных мелких задач. Только в совокупности они могут привести к благоприятной динамики состояния пациента.
Прогнозы для пациента
Если лечение начато своевременно, то прогноз для пациента будет достаточно благоприятным. Конечно, по статистики данный недуг способен в целом сокращать жизнь пациентов, но при этом все же довольно часто поддерживающая терапия помогает практически полностью решить проблему. Важно обратить внимание на дополнительные симптомы, чтобы начать лечение первопричины.
При отсутствии квалифицированной медицинской помощи пациент с таким диагнозом может прожить не более года. При наличии качественной медикаментозной терапии этот срок заметно увеличивается, но в некоторых случаях может понадобиться постоянная поддерживающая терапия для нормализации газообмена в крови. В противном случае легко может развиваться кислородное голодание.
Видео
Лёгочная недостаточность – это патологическое явление, при котором нарушен газообмен в лёгких. Причиной этого явления могут быть острые и хронические заболевания, травмы, болезни сердечной системы и онкологические патологии. При у больного наблюдается слабость, одышка и другие симптомы нарушения газообмена.
Причины
Лёгочная недостаточность – это состояние, которое развивается вследствие острых и хронических заболеваний дыхательных и иных органов. Развитие патологического состояния может быть спровоцировано следующими причинами:
- Нарушением кровообращение мозга.
- Травмами мозга, что приводит к нарушению работы дыхательного центра.
- Заболевания инфекционного и неврологического характера, при которых нарушается процесс передачи импульсов к мышцам, что отвечают за дыхательный процесс.
- Искривления позвоночника – сколиоз и кифоз.
- Пневмоторакс.
- Инороднее тела в нижних дыхательных органах.
- Хронический бронхит.
- Лишний вес.
- Воспаление лёгких, сопровождаемое отёком и скопление жидкости в плевральной области.
К дыхательной недостаточности приводят и болезни, при которых происходит патологическое разрастание соединительной ткани в лёгких.
Причиной лёгочной недостаточности могут быть и опухоли разного характера. При появлении одышки, слабости и недомогания необходимо сразу показаться врачу.
Клиническая картина
Недуг проявляется характерными симптомами, к которым относятся:
- Учащённый пульс.
- Сильная одышка.
- Посинение кожных покровов. Особенно носогубного треугольника и конечностей.
- Стойко сниженное артериальное давление.
- Вовлечение в дыхательный процесс дополнительной мускулатуры.
- Нарушение сна, сильная потливость.
- Частые головные боли.
- Нарушенная память и ухудшение концентрации внимания.
- Подташнивание.
При острой лёгочной недостаточности человек может потерять сознание. Если ему своевременно не оказать помощь, то он впадает в коматозное состояние .
Разновидности
Лёгочную недостаточность классифицируют по нескольким признакам. По механизму прогрессирования она бывает гипоксемической и гиперкапнической.
При гипоксемической форме болезни в крови снижено содержание кислорода. Нормализовать давление тяжело даже посредством кислородной терапии. Такая форма характерна для заболеваний дыхательных органов.
При гиперкапнической форме болезни в крови накапливается избыток углекислого газа. Недостаток кислорода есть и в таком случае, но его легко скорректировать при помощи кислородной терапии. Гиперкапническая форма часто развивается при слабости мускулатуры дыхательных органов, при ожирении и хронической обструктивной болезни лёгких.
Недуг разделяют на две отдельные группы, в зависимости от скорости прогрессирования болезни:
- Острая недостаточность развивается стремительно. Симптоматика может появиться на протяжении всего нескольких минут или часов. Возникает угроза не только для здоровья, но и для жизни человека. Больному необходима интенсивная терапия. Лечение проводится только в условиях реанимации.
- Хроническая лёгочная недостаточность развивается медленно. Она может прогрессировать на протяжении нескольких лет. За счёт постепенного развития недуга в организме человека включаются компенсаторные возможности, благодаря которым удаётся поддерживать стабильный газовый состав в крови. Хроническая форма редко приводит к летальному исходу и лучше поддаётся лечению.

Перед началом лечения лёгочной недостаточности врачи рассматривают патофизиологию патологического процесса и уже исходя из этого, прописывают необходимую терапию.
Лёгочная недостаточность может быть 1-3 степени тяжести. При третьей степени болезни насыщенность крови кислородом составляет всего 75%. Артериальное давление при этом может значительно снизиться.
Особенности диагностики
Важно своевременно диагностировать лёгочную недостаточность и пройти необходимое лечение . Диагностику нарушений проводят по такому плану:
- Опрашивают больного, выясняя, что его беспокоит и как давно замечено патологическое состояние.
- Проводят осмотр. Выслушивают дыхательные органы при помощи стетоскопа.
- Оценивают газовый состав крови.
- Оценивают кислотно-щелочной баланс крови.
- Проводят спирометрию.
- Назначают рентген и по показаниям компьютерную томографию.
На основании полученных при обследовании данных можно судить о состоянии дыхательной системы в целом. Проведённое обследование выявляет и степень насыщенности крови кислородом.
Если после проведённого обследования врач рекомендует госпитализацию, не стоит от неё отказываться.
Лечение
Лечение лёгочной недостаточности должно проводиться в условиях больничного стационара. Врачи постоянно мониторят состояние пациента и при необходимости быстро оказывают помощь.
Терапия должна быть комплексной, лишь в этом случае удастся быстро добиться положительной динамики. В схему лечения включают такие мероприятия:
- Для начала выявляется и устраняется основное заболевание, которое привело к нарушению газообмена в крови.
- Проводится кислородотерапия. Такое лечение крайне необходимо, чтобы поддерживать оптимальный газовый состав крови.
- При необходимости проводят постуральный дренаж.
- Больному назначается лечебный массаж грудины. При помощи вибрационного массажа нормализуется проходимость бронхиального дерева.
- Назначают муколитики и отхаркивающие препараты. Предпочтение отдают Амброксолу, Лазолвану и Амбробене. Могут быть назначены сиропы на основе травок.
- Со второй степени дыхательной недостаточности назначают искусственную вентиляцию лёгких.

Если, несмотря на всё лечение, положительной динамики не наблюдается и существует риск удушья больного, то показана интубация трахеи.
Возможные осложнения
Если дыхательная недостаточность наблюдается продолжительное время, то возможны такие осложнения:
- Хроническая кислородная недостаточность, со всеми вытекающими последствиями.
- Впоследствии может присоединиться бактериальная инфекция.
- Перебои дыхания, с последующей госпитализацией в реанимационное отделение.
Вследствие нарушения газового обмена могут быть , что приведёт к воспалению лёгких.
Особенно тяжко переносят нарушение газового обмена в лёгких дети. Их состояние быстро ухудшается, носогубный треугольник синеет и может развиться удушье.
Лечение осложнений
Если больной лежачий и долго не встаёт, присоединяется бактериальная инфекция. В таком случае схема лечения включает:
- Бронхорасширяющие препараты.
- Антибиотики широкого спектра действия.
- Глюкокортикостероиды, если дыхательная недостаточность спровоцирована бронхоспазмом.
- Противовирусную терапию.
В комнате, где лежит больной, должен быть свежий и увлажнённый воздух. В тёплое время года форточка должна быть открытой всё время. В холодные периоды помещение проветривают 4-5 раз в сутки, при этом больного укрывают или вообще выводят из комнаты.
Предупреждение болезни
Нарушение газового обмена не возникает просто так, она развивается вследствие различных заболеваний инфекционного и воспалительного характера. Чтобы избежать неприятных осложнений, следует своевременно лечить заболевания, вести здоровый образ жизни и закаляться .
При воспалении лёгких, бронхите и иных болезнях нижних дыхательных путей следует принимать все лекарственные препараты, прописанные врачом. После болезни нужно на протяжении полугода показываться пульмонологу, чтобы своевременно заметить развитие осложнений.
Прогноз при нарушении газового обмена хороший только при своевременном оказании помощи. Больному обязательно делают искусственную вентиляцию лёгких.

























